3月19日,二一五医院产科、介入科、手麻科、输血科、儿科医护人员紧密配合,成功为一名完全性前置胎盘的患者实施“子宫下段剖宫产术+双侧子宫动脉栓塞术”,术后母婴平安。此次多科室联合手术,大大提高了手术效率和成功率,实现了多学科的无缝对接和相互协作。
患者姚某,女,34岁,孕4产0,于3月16日入住我院产科待产,经超声诊断为完全性前置胎盘,孕周37周余,由于情况特殊,应适时终止妊娠,以防止突发出血急诊手术等意外情况的发生,时间就是生命,遂与患者及家属充分沟通后,确定行“子宫下段剖宫产术+双侧子宫动脉栓塞术。”
术前,产科、介入科、手麻科、输血科、儿科参与重大手术术前讨论,制定手术方案,细化明确手术步骤及各部衔接细节,明确手术可行性,并请医务科到现场指导,上报业务副院长审核同意。

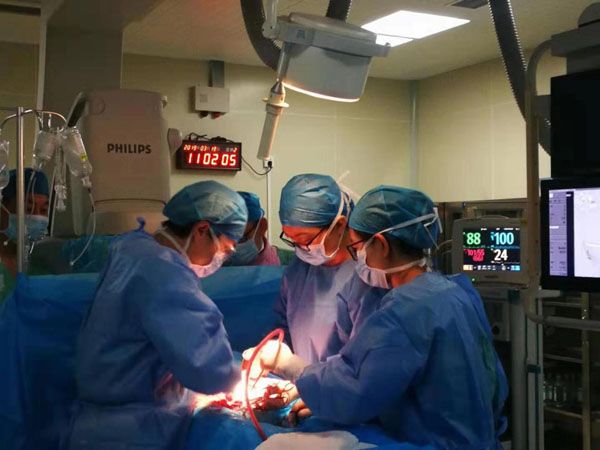
19日上午10:30分,各科人员集结就位,手术开始。手麻科雷国栋主治医师先行腰硬联合麻醉后,介入科张峰主任,郭烁医师在数字减影血管造影(DSA)监视下行双侧子宫动脉超选择置管,产科团队立即行剖宫产术,于膀胱子宫反折腹膜上,避开胎盘附着处横行切开子宫下段一小口,向两侧钝性撕开长约10cm,破膜后见羊水清亮,量约400ml,于10:49分,取出一名Apgar评10分的女婴,并立即被在手术室外等候的新生儿科医生带回科室进一步观察。
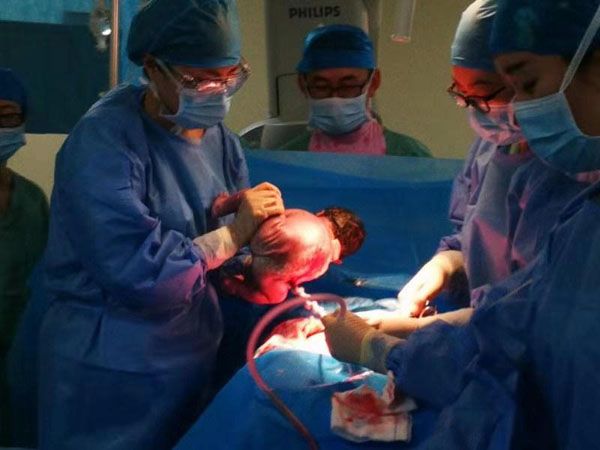

胎儿顺利分娩出后,介入科医生随即进行双侧子宫动脉栓塞术,产科团队从容轻柔地从宫腔剥离胎盘,并没有以往血涌如注的画面,胎盘完全剥离后,修整创口并仔细缝合止血。待产科所有的手术操作完毕,患者术后安返病房。
此次产科联合介入科、手麻科、输血科、儿科等多学科合作,治疗完全性前置胎盘患者,实施子宫下段剖宫产联合介入双侧子宫动脉栓塞术,手术顺利,术中出血仅400ml,与常规未有完全性前置胎盘合并症的正常孕产妇子宫下段剖宫产术中出血无明显区别,术野清晰,止血确切,该手术治疗效果好、治疗风险小、大大缩短手术时间,降低并发症的发生,是广大危急重症孕产妇的福音。
据了解,在众多产科合并症中,完全性前置胎盘是妊娠晚期出血最常见的原因,也是妊娠期严重并发症之一。唯一的分娩方式就是剖宫产术。术中剥离胎盘过程中出血量多,短时间内患者即可进入失血性休克状态,甚至造成凝血功能障碍和多脏器功能衰竭。约90%的患者术中出血超过3000ml,有些患者甚至高达10000ml。产科以往常规于术中结扎双侧子宫动脉,双侧髂内动脉结扎以减少出血,试图保留患者子宫。手术过程当中出血汹涌,术野被遮挡,增加手术难度,极易误伤周围重要脏器如直肠、输尿管,膀胱,盆腔大血管等。往往止血效果不佳时,迫不得已需要切除子宫来挽救产妇生命,子宫切除虽然保住了患者生命,但作为育龄女性永久丧失了子宫这个重要器官,永久失去了再次生育的机会,此后的生活质量堪忧,造成巨大的身心影响。
因此,如何减少完全性前置胎盘,甚至凶险性前置胎盘,胎盘植入手术过程中的出血问题,有效的保住子宫,是改善孕产妇预后的关键,也是治疗上述疾病的根本目的。
随着介入医学的快速发展和器械的改进,产科联合介入科、手麻科、输血科、儿科等多学科合作,治疗完全性前置胎盘,甚至凶险性前置胎盘,胎盘植入,是目前的有效治疗手段。为解决术中、术后出血凶猛的问题,可先由介入科于术前预置腹主动脉球囊阻断,双侧髂内动脉预置球囊阻断,超选择双侧子宫动脉栓塞术,有效减少胎盘剥离后的术中出血,降低子宫切除的风险。

